Bizonyára sokan hallottak már a szenzorról, szenzorozásról. A glükózszenzor, azaz a folyamatos szöveti glükózmonitor (CGM) rendszerrel ismerkedőknek számos új fogalmat kell megtanulniuk. A jelen tájékoztatót a CGM iránt érdeklődőknek ajánlja a Diabetes Magazin.
Szerző: Dr. Kiss János Tibor Észak-budai Szent János Centrumkórház
Mi a szenzor és mire jó?
A CGM (Continuous Glucose Monitor) a sejtek között lévő folyadék glükózszintjét méri a bőr alatti zsírszövetbe helyezett eszköz segítségével. Míg ujjbegyes mérést a betegek általában naponta 1–8-szor végeznek, addig a szenzor 1–5 percenként mér, azaz naponta 288–1440 eredményt mutat. A felhasználás módja szerint megkülönböztetünk professzionális és személyi CGM-et, ez utóbbi többnyire a valós idejű rt-CGM (Real Time CGM). A professzionális CGM adatait a beteg nem látja, azt utólag, többnyire a diabetológiai szakszemélyzet értékeli ki, míg a személyes CGM által prezentált szövetiglükóz-értékek azonnal a beteg rendelkezésére állnak. Jelenleg Magyarországon csak rt-CGM-et támogat az egészségbiztosító. Népszerűek az úgynevezett flash vagy intermittálóan szkennelő glükózmonitor (is-CGM) rendszerek is, használatukkor a szenzor előtt elhúzott leolvasó segítségével kaphatunk információt a szöveti glükóz értékéről.
A CGM-rendszer alapvetően 3 részből áll: érzékelőből, továbbítóból vagy transzmitterből és kijelzőből vagy monitorból. A monitor leggyakrabban egy okostelefon. Fontos kihangsúlyozni, hogy a CGM által mért glükózérték nem azonos a vércukorértékkel, mivel a glükóznak 5–10 perc szükséges ahhoz, hogy a vérből átkerüljön a szövetközötti folyadékba, illetve ezt a szenzornak még meg is kell mérnie, majd a monitornak ki kell jeleznie. A glükózszint változásai átlagosan 9 (3–20) perccel később jelennek meg a vér glükózszintjéhez képest, ezt hívják késési időnek.
A késés egyaránt érvényes az emelkedő és a csökkenő cukorértékekre is. Maga a késés nemcsak hátrányt jelent, hanem lehetőséget ad arra, hogy a változás mértékét megbecsüljük, ugyanis ha egy adott pillanatban jelentősen különbözik az ujjbegyből mért vércukor és a szöveti glükózszint, az gyors változásra utal. Ha jelentős különbség van a szenzor által mért és az ujjbegyes glükózértékek között, akkor leggyakrabban kalibrálási hibára kell gondolni, vagy magára a késési időre.
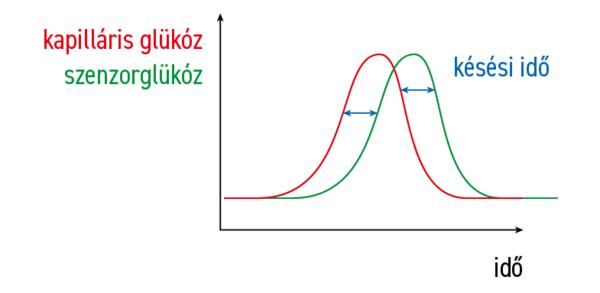
A késési idő szemléltetése. A vércukor változását követi a szenzor glükózértékének változása. Forrás: Diabetes Magazin
A CGM trendeket, változásokat mutat, a mért adatok óriási száma miatt kiderülnek azok a magas és alacsony vércukorkilengések, amelyek a napi néhány mérésből nem biztos, hogy felismerésre kerülnek. Maga a CGM által szolgáltatott információ úgy aránylik az ujjbegyből mért vércukorértékhez, mint ahogy egy videofelvétel egyetlen fotóhoz. A glükózszint csökkenésének és emelkedésének, azaz a trendeknek és azok meredekségének csaknem azonnali felismerése lehetőséget ad a betegeknek, hogy időben közbeavatkozzanak. A világon kereskedelmi forgalomban lévő CGM-ek között természetesen vannak különbségek, talán a legnagyobb különbség a szenzor cseréjének gyakoriságában van, ez a legelterjedtebb szenzorok esetén 6–180 nap között változik. A szenzorok egy részét kalibrálni kell ujjbegyes vércukorméréssel, többnyire naponta 1-2-szer, míg más szenzorok gyárilag kalibráltak, ezek használata esetén nem szükséges kalibráció.
Kinek javasolt a CGM és kiknek támogatja az egészségbiztosító?
A CGM használatából elméletileg az összes cukorbeteg profitálhat, azonban a technikai tudás elsajátításának nehézsége korlátozza a felhasználók körét. A CGM-rendszer 1-es típusú diabéteszes betegek (T1DM) körében számos klinikai vizsgálatban kedvezőbbnek bizonyult a hagyományos vércukorméréssel szemben a HbA1c és a hipoglikémiák tekintetében. Ezek az eredmények mind többszöri inzulinkezelés mellett, mind inzulinpumpakezelés esetén hasonlóak voltak.
A nagyszámú klinikai vizsgálat következtetése egybehangzó abban, hogy a pozitív eredmények a szenzorhasználat gyakoriságával állnak egyenes arányban.
Az egészségbiztosító ezért is forszírozza a legalább 70 százalékos szenzorhasználati időt. Ugyanakkor azon 2-es típusú diabéteszes (T2DM) betegek, akik hipoglikemizáló, szájon keresztül adagolt készítményt szednek, vagy különösen akkor, ha inzulint is használnak, szintén profitálhatnak a CGM-technikából. Náluk a kezelés beállítására, a rejtett hipoglikémiák és vércukoremelkedések felismerésére lehet hasznos a szenzor.
A hosszabb diabétesztartam a mikrovaszkuláris szövődmények gyakoribb előfordulásával jár. A diabéteszes neuropátia csökkenti a hipoglikémia iránti érzékenységet. Különösen időseknél a hipoglikémia gyakoribb oka a kórházi kezeléseknek, mint a hiperglikémia. A CGM-ek szignifikánsan több hipoglikémiás eseményt észlelnek, mint amennyit a beteg megérez vagy megmér. Különösen igaz ez az éjszakai hipoglikémiás epizódokra. A modern, 2. generációs bázisinzulin-analógok mellett kisebb a hipoglikémia kockázata, mint a korábbi, 1. generációs analóg vagy a humán bázisinzulinok mellett.
A T2DM-es betegek kardiovaszkuláris rizikója rendszerint fokozott, különösen a már sérült szívizom érzékeny az éjszakai hipoglikémiás eseményekre, ilyenkor nő leginkább a szívritmuszavarok veszélye. A CGM azonban minden cukorbeteg számára, akár még a nem hipoglikemizáló antidiabetikumot használó T2DM-es betegek részére is segítséget jelenthet.
Gyakran előfordul, hogy betegeinknél elmarad az étkezések utáni vércukormérés, nem derülnek ki a diétahibákból, stresszhelyzetekből adódó hirtelen vércukoremelkedések. A CGM tehát az étkezési szokások, a fizikai aktivitás megváltoztatásában, illetve ezek cukoranyagcsere-hatásának feltérképezésében fontos szerepet játszhat.
Számos T2DM-es betegnek, akár a tablettát használóknak is jelenthet „aha” élményt a CGM-mel nyert tapasztalat. A nemzetközi irányelvek között már vannak olyanok, amelyek minden inzulinnal kezelt betegnek ajánlják a CGM-et, akár rögtön az első inzulinadás után. Magyarországon a közelmúltig egyedi méltányosság vagy önfinanszírozás alapján lehetett elérni a CGM-technikát.
2020 januárja óta azonban a T1DM-ben vagy cisztás fibrózisban szenvedő betegek egy jól meghatározott köre, a megadott centrumokban társadalombiztosítási támogatással juthat hozzá a CGM-hez. A támogatás mértéke 18 év alattiaknak, illetve 24 év alatti, felsőoktatási intézmények nappali tagozatos hallgatóinak 98 százalékos (közgyógyászati támogatással is kiváltható), a felnőtteknél 80 százalékos. Felnőtteknél a folyamatos támogatás alapfeltétele a csaknem folyamatos szenzorhasználat, amelynek le kell fednie az előző 6 hónap 70 százalékát. A pontos támogatási rendszer, a centrumok listája a NEAK (Nemzeti Egészségbiztosítási Alapkezelő) honlapján a gyógyászati segédeszközök listáján érhető el. Amennyiben a betegnek nincs szüksége a folyamatos szenzorhasználatra, akkor a nem támogatott CGM-rendszerek kiváló alternatív megoldást nyújthatnak.
A CGM-eredmények értelmezése
Az egyes CGM-ek adatainak értelmezésére egységes értékelési rendszert dolgoztak ki. A CGM-adatok mintavétele során minimum 14 nap, minimum 70 százalékos szenzorhasználat mellett megfelelően reprezentálja akár 3 hónap glükózközépértékét, a különböző tartományokban eltöltött időt (Time In Range –TIR) valamint a hipo- és hiperglikémiás értékeket. A legtöbb T1DM-es és T2DM-es betegnek a szenzor glükózcéltartománya 3,9–10,0 mmol/l (70–180 mg/l) közötti, ebben a TIR-tartományban kellene eltölteni az idő minimum 70 százalékát. Ezenkívül megkülönböztetjük a 10,0 mmol/l feletti tartományban töltött időt (Time Above Range – TAR) és a 3,9 mmol/l alatt eltöltött időt (Time Below Range – TBR). Természetesen az a jó, ha ezek minél alacsonyabbak.
A célértékeket mindig egyénileg kell meghatározni. Idősebb, már kialakult szövődményektől szenvedő, szívbeteg cukorbetegnél a hipoglikémia elkerülése a cél, ezért megengedőbbek vagyunk, ugyanakkor terhesség esetén szigorúbbak. Az új fogalmak között szerepel a GMI (glükózmenedzsment-indikátor) is, amely becsült HbA1c-t jelent. A glükózértékek változékonyságát az EC (eltérés koefficiense, a variabilitásra jellemző szám) értékkel fejezzük ki, amely annál jobb, minél alacsonyabb.
A Magyarországon elérhető támogatott szenzorok
| Forgalmazó | Élettartam (nap) | Kalibráció (naponta) | Távadó | |
| Enlite | Medtronic Hungária Kft. | 6 | 2-3-szor | Guardian Link 2 – Guardian Connect |
| Guardian | Medtronic Hungária Kft. | 7 | 2-3-szor | Guardian Connect vagy Guardian Link 3 |
| Guardian 4 | Medtronic Hungária Kft. | 7 | 0 | Guardian 4 |
| Medtrum TouchCare | Di-Care Zrt. | 14 | 0 | Medtrum TouchCare |
| GlucoMen Day | 77 Elektronika Kft. | 14 | 1-2-szer | GlucoMen Day |
| A Guardian Link 2 és 3 inzulinpumpával együtt való használatot is lehetővé tesz. | ||||
Összegzés
A CGM nagyszerű kellék, amely a diabétesz természetének megértésében, az önellenőrzés, a diéta és a gyógyszeres, illetve inzulinkezelés egyeztetésében jelenthet óriási segítséget. Használata során rejtett magas és alacsony értékek, korábban fel nem ismert tendenciák, összefüggések derülhetnek ki. Véleményem szerint folyamatos használata javasolt minden T1DM-es páciensnek, illetve időszakosan ajánlható a T2DM-es egyéneknek is.
Forrás: Diabetes Magazin 2023/5